پسوریازیس، یک بیماری خود ایمنی
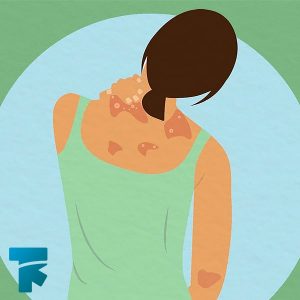
بیماری پسوریازیس یا صدفک یک مشکل پوستی خود ایمنی است که سبب میشود رشد و تکثیر سلول های پوست از حالت عادی سریعتر شود. این امر قرمزی هایی با فلس های سفید رنگ ناهمواری را بر روی پوست تشکیل میدهد که با احساس خارش همراه است. پسوریازیس میتواند در هر قسمتی از بدن ایجاد شود اما در بخش هایی مانند سر، آرنج، زانو و کمر بیشتر مشاهده میشود و از طرفی برخی عوامل محیطی موجب تشدید آن خواهند شد. این مشکل در بعضی افراد تنها برخی نواحی را درگیر میکند اما در مواردی که این بیماری شدیدتر شده باشد، بخش های بزرگتری از بدن را نیز میپوشاند. برای آشنایی بیشتر با این بیماری غیر مسری، تا پایان مطلب ما را همراهی کنید.
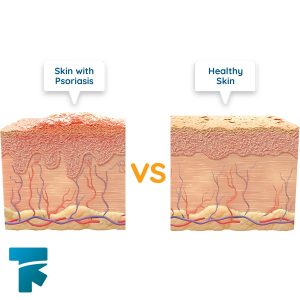
نشانه های بیماری پسوریازیس
- پلاک های قرمز رنگ با پوسته های نقره ای در پوست ایجاد شده که میتواند با خارش و درد همراه باشد. این نواحی ممکن است در اثر خارش، ترک خورده و باعث خونریزی شوند. در شرایطی که وضعیت بیماری شدید شده باشد، این پلاک ها نواحی وسیع تری از بدن را درگیر میکنند.
- به وجود آمدن مشکلاتی برای ناخن های دست و پا مانند سوراخ شدن، خرد شدن، تغییر رنگ و خارج شدن ناخن از جایگاه.
- پوسته پوسته شدن سر
- برخی از افراد درگیر این بیماری (10 تا 30 درصد)، به نوعی آرتریت نیز دچار میشوند که به آن آرتریت پسوریاتیک گفته میشود که میتواند درد و تورم را در مفصل ها ایجاد کند.
بطور کلی اگر پسوریازیس کمتر 3 درصد از بدن را درگیر کند، خفیف، 3 تا 10 درصد، متوسط، بیش از 10 درصد شدید خواهد بود.
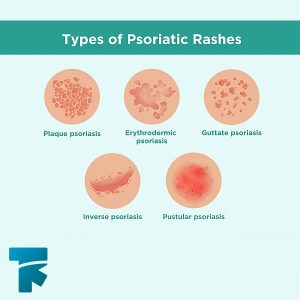
انواع پسوریازیس
پسوریازیس پلاکی (Plaque Psoriasis)
بیش از 80 درصد افرادی که به پسوریازیس مبتلا میشود، دارای نوع پلاکی آن هستند. پسوریازیس دارای علائمی چون برجستگی های ملتهب و قرمز با پوششی نقره ای یا سفید رنگ میباشد که در سر، آرنج، زانو و کمر بیشتر دیده میشود.
پسوریازیس پوسچولار (Pustular Psoriasis)
از علائم این بیماری میتوان به پوسته پوسته شدن و قرمزی پوست و تاول های چرکی غیر عفونی اشاره کرد که با جوش های قرمز در کف دست و پا همراه است. این نوع از بیماری پسوریازیس در بزرگسالان بیشتر از کودکان رخ داده و تاثیر بیشتری بر روی آنان دارد.
پسوریازیس گوتات (Guttate Psoriasis)
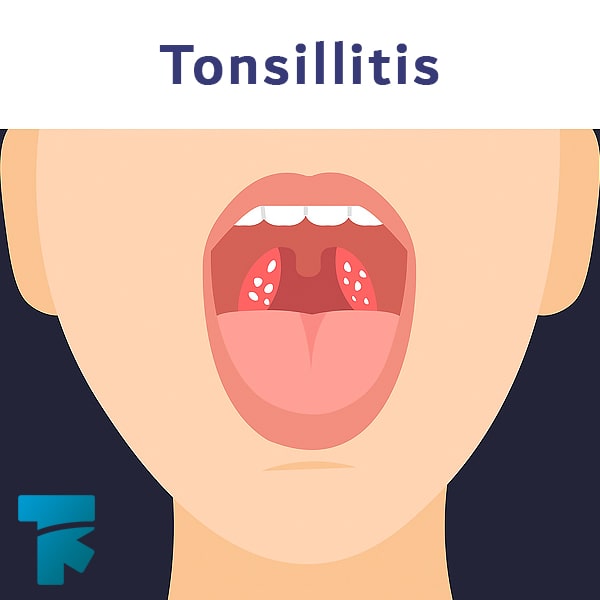
این نوع از این بیماری از دوران کودکی یا بزرگسالی شروع شده و لکه های کوچک و قرمز رنگی را بر روی پوست به وجود میآورد. عواملی که باعث بروز و تشدید این وضعیت میشوند شامل التهاب لوزه، گلودرد استرپتوکوکی، عفونت های دستگاه تنفسی، صدمه به پوست، استرس و اضطراب و استفاده از داروهای خاصی مانند داروهای ضد مالاریا و بتا بلاکر ها میشود.
پسوریازیس معکوس(Inverse Psoriasis)
در این نوع از بیماری پسوریازیس، لکه های قرمز، روشن و براقی را بر روی قسمت هایی از بدن مانند زیر بغل، زیر پستان ها، کشاله ران و در نواحی باسن و ناحیه تناسلی به وجود میآید. به دلیل اینکه پسوریازیس معکوس در نواحی پوستی حساس و چین خورده ایجاد میشود، شرایطی مانند عرق کردن، میتواند این وضعیت را تشدید کند.
پسوریازیس اریتودرمیک (Erythrodermic Psoriasis)
این بیماری که نوعی التهاب نادر است، با خارش شدید، درد و ریزش پوسته ها همراه میباشد. این مورد به دلیل آفتاب سوختگی های شدید، عفونت ها، استفاده از برخی داروها و یا متوقف کردن برخی از درمان های بیماری پسوریازیس رخ میدهد. این نوع از این بیماری میتواند منجر به ابتلای فرد به بیماری هایی مانند ذات الریه و برخی نارسایی های دیگر گردد.
در این بیماری تعادل شیمیایی بدن بهم خورده و ممکن است بدن پروتئین و مایعات فراوانی را از دست بدهد. بنابراین در صورتی که درمان نشود، میتواند بیماری شدیدی را به وجود آورد.
علت
با اینکه دلیل مشخصی برای ایجاد این بیماری وجود ندارد اما به اعتقاد متخصصان، پسوریازیس در اثر ترکیب عوامل مختلفی به وجود میآید. اختلالی که در سیستم ایمنی بدن رخ داده است، سرعت تشکیل سلول های پوستی را بالا میبرد و سبب التهاب میشود. سلول های پوست 10 تا 30 روز یکبار جایگزین میشوند اما در بیماری پسوریازیس این روند تنها 3 تا 4 روز زمان میبرد. در نتیجه سلول های قدیمی و جدید بر روی یکدیگر جمع میشوند که باعث ایجاد فلس های نقره ای رنگ میگردد.
عوامل زیر میتوانند ایجاد کننده پسوریازیس باشند:
- اضطراب
- صدمه به پوست (بریدگی، خراش یا جراحی)
- مشکلات هورمونی
- عفونت های استرپتوکوکی
- مصرف داروهایی مانند لیتیوم، ضد مالاریا، فشار خون، آنتی بیوتیک، تثبیت کننده های خلق و خو و… .
عوامل خطرآفرین
- ابتلا به بیماری های قلبی و سندرم متابولیک
- صدمات پوستی
- سابقه خانوادگی در ابتلا به پسوریازیس
تشخیص
تشخیص بیماری پسوریازیس با معاینات بدنی انجام میپذیرد که امری آسان است. به ویژه اگر نشانه های آن در بخش هایی از بدن مانند آرنج، زانو، ناخن، ناف، گوش و پوست سر وجود داشته باشد. همچنین در یک آزمایش بیوپسی، نمونه ای از پوست را برمیدارند تا از وجود عفونت پوستی مطلع شوند. پزشک همچنین در مورد سابقه خانوادگی شما در ابتلا به پسوریازیس سوال خواهد کرد اما نمیتوان با آزمایش خون یا تست های دیگری این بیماری را تشخیص داد.

درمان
اگر پزشک ابتلای شما به بیماری پسوریازیس را تشخیص داد، اینکه چه روش درمانی را پیش بگیرید، بستگی به شدت و نوع بیماری شما دارد. به طور کلی برخی از این درمان ها سرعت رشد سلول های جدید را کاهش میدهند و برخی دیگر باعث تسکین خارش و خشکی پوست میشوند. در ادامه روش های درمانی این بیماری را برایتان شرح میدهیم:
درمان با مصرف داروهای بدون نسخه
- قطران زغال سنگ: تسکین خارش و ضایعاتی که بر روی پوست سر و کف دست و پا وجود دارند.
- اسید سالسیلیک: برای کاهش ورم و از بین بردن لک های نقره ای استفاده میشود.
- کرم هیدروکورتیزون: برای تسکین خارش و کاهش التهاب کاربرد دارد.

درمان های موضعی
این نوع درمان معمولا برای پسوریازیس خفیف تا شدید، جهت کاهش التهاب، خارش و رشد سلول های پوست خارش بکار میروند که موارد زیر را شامل میشوند:
- کورتیکواستروئید: این دارو ها را میتوان به صورت ژل، کرم، پماد و اسپری تهیه کرد.
- داروهای مبتنی بر ویتامین D: امکان هموار شدن پلاک ها و کاهش سرعت رشد سلول های پوست به کمک این ویتامین D مصنوعی میسر است.
- رتینوئید: رتینوئید ها شامل قرص ها، کرم ها، فوم ها، لوسیون ها و ژل هایی میباشند که با ویتامین A در ارتباط هستند. رتینوئید ها برای بانوان باردار یا افرادی که قصد فرزند آوری دارند، توصیه نمیشود؛ زیرا میتواند نقص های مادرزادی ایجاد کند.
- پیمکرولیموس و تاکرولیموس: این داروها که برای درمان بیماری اگزما استفاده میشوند، به تسکین پسوریازیس پلاکی و معکوس نیز کمک میکنند.
درمان مربوط به سیستم بدنی
پزشکان این روش های درمانی را برای کسانی که به آرتریت پسوریازیس شدید تا متوسط مبتلا هستند، پیشنهاد میکنند. این داروها مانع از تشدید بیماری شده و رخ دادن دوره های عود را کاهش میدهند.
در این موارد از داروهایی بیولوژیکی استفاده میکنند. این داروها با مسدود کردن قسمتی از سیستم ایمنی که سبب ایجاد بیماری پسوریازیس میشود، عملکرد خود آغاز خواهند کرد. داروهایی مانند آدالیموماب، برودالو ماب، اتانرسپ، گوسلکوماب و… از این دسته میباشند. در این زمینه داروهای دیگری نیز وجود دارند که به آنها اشاره کرده ایم:
متوترکسات: برای پسوریازیس شدید میتوان با تجویز پزشک از این دارو استفاده کرد. اما متوترکسات میتواند منجر به ابتلای فرد به بیماری هایی مانند بیماری های مغز استخوان، کبد و اختلالات ریوی شود. در صورتی که بیماری شما جدی باشد و با روش های دیگر درمان نشود، میتوان این داروها را بکار برد.
سیکلوسپورین: عملکرد این دارو با سرکوب سیستم ایمنی صورت میگیرد اما میتواند آسیب های کلیوی و افزایش فشار خون را برای فرد به همراه آورد. این دارو نیز برای پسوریازیس های جدی و بی پاسخ به درمان های دیگر تجویز میشود.
فتوتراپی
در روش فتوتراپی فرد به طور منظم و زیر نظر پزشک در برابر اشعه فرابنفش قرار میگیرد. این عمل میتواند رشد سلول های پوست و فعالیت ایمنی را کاهش دهد. گاهی برخی افراد پیش از انجام فتوتراپی برای افزایش حساسیت سلول های پوستی خود، از قرص های پسورالن استفاده میکنند.
جلوگیری از شدت یافتن بیماری پسوریازیس با روش های خانگی
- استفاده از رژیم غذایی مناسب
- کم کردن اضطراب با روش هایی مانند یوگا یا راهکارهایی دیگر
- پرهیز از مصرف دخانیات و الکل
- استفاده از مرطوب کننده مناسب برای پوست
- شناختن عوامل حساسیت زا مانند مواد غذایی تحریک کننده
نتیجه گیری
گاهی برخی افراد، بیماری پسوریازیس را با بیماری اگزما اشتباه میگیرند اما با گذشت زمان میتوان این دو را از یکدیگر تشخیص داد. پسوریازیس در نواحی خاصی از بدن ایجاد میشود و دارای پوسته هایی نقره ای رنگ است اما اگزما یک بیماری التهابی بوده و فلس های نقره ای بر روی پوست به وجود نمیآورد. در هر صورت باید با مشاهده علائم سریعتر به پزشک مراجعه کرد و از پیشرفت آن جلوگیری نمود. زیرا ظاهر شدن آسیب های احتمالی میتواند عملکرد روزانه شما را محدود کند.
میتوانید یک تفاوت بارز میان این دو بیماری را مثال بزنید؟